
睡眠時無呼吸症候群(SAS)

睡眠時無呼吸症候群(SAS)
「家族から『いびきがひどい』と指摘された」
「いくら寝ても日中に強い眠気が襲ってくる」
もしこのような経験があるなら、それは睡眠時無呼吸症候群のサインかもしれません。
睡眠時無呼吸症候群は、寝ている間に呼吸が一時的に止まったり、浅くなったりする病気です。いびきや肥満に関連し気道が物理的に塞がってしまう閉塞性睡眠時無呼吸(OSA)が一般的ですが、まれに心不全や脳卒中などが原因で脳からの呼吸指令が出なくなる中枢性睡眠時無呼吸(CSA)というタイプもあります。
いずれのタイプも、10秒以上の呼吸停止、または呼吸が弱くなる状態が、1時間あたり5回以上繰り返される場合に診断されます。この状態が続くと、体は寝ている間も常に酸欠状態になり、様々な健康問題を引き起こすリスクがあります。
パートナーからいびきを指摘されたことがある方、肥満症の方、他院で治療中で転院を検討されている方、大泉学園駅周辺、練馬区で睡眠時無呼吸症候群の検査をご希望の方はお気軽に当院へご相談ください。
睡眠時無呼吸の症状は、睡眠中だけでなく、日中の生活にも影響を及ぼします。ご自身では気づきにくい症状もあるため、ご家族の指摘で受診される方も多くいらっしゃいます。
睡眠時無呼吸症候群を治療せず放置すると、高血圧や糖尿病だけでなく、不整脈、狭心症、心筋梗塞といった命に関わる心疾患や脳卒中を引き起こすリスクが高まります。中等症以上の場合、突然死に至るケースも報告されており、未治療の場合の死亡率は健常人と比較して著しく高まるというデータもあります 。
睡眠時無呼吸症候群は、大きく分けて2つのタイプがあります。
睡眠時無呼吸症候群のほとんどがこのタイプです。
寝ている間に空気の通り道である「気道」が狭くなったり、塞がったりすることで起こります。
のどや舌の周囲に脂肪が蓄積し、気道が狭くなってしまうことが、最も多い原因の一つです。SAS患者さんの60%以上が肥満であるという報告もあります。
下あごが小さい、扁桃腺や舌が大きい、首が短く太いといった方は、元々気道が狭い傾向にあります。
就寝前の過度な飲酒や喫煙、一部の睡眠導入剤の使用は、喉の筋肉を緩ませ、気道を塞ぎやすくする原因となります。
歳を重ねるにつれて、喉の筋肉が緩みやすくなることも関係します。
このタイプは、気道の閉塞がないにもかかわらず、脳から呼吸を指令する信号が一時的に停止することで無呼吸が起こります。
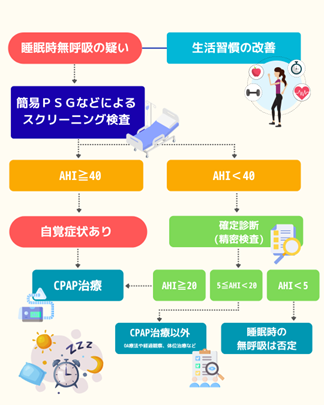
「もしかし睡眠時無呼吸症候群かも?」と感じたら、まずはご自身の睡眠状態を知るための検査をおすすめします。
睡眠時無呼吸症候群の治療法は、症状の重症度や原因となるタイプによって異なります。当院では、患者さん一人ひとりに合わせた最適な治療プランをご提案いたします。最も一般的な治療法はCPAP療法(持続陽圧呼吸療法)ですが、軽症の方にはマウスピース治療も選択肢となります 。また、アデノイドや扁桃肥大、鼻中隔弯曲症などが気道閉塞の直接的な原因である場合は、外科的手術が検討されることもあります 。
いびきや日中の眠気は、単なる習慣ではなく、体のSOSかもしれません。
放置せずに、ぜひ一度当院へご相談ください。
適切な検査と治療を通じて、皆さまが快適な睡眠と健康な毎日を取り戻せるよう、全力でサポートいたします。
1
ご相談・診察
いびきや日中の眠気など、睡眠時無呼吸症候群(SAS)が疑われる症状について、まずはお気軽にご相談ください。医師が現在の症状や生活習慣について詳しくお伺いし、ご自宅でできる簡易検査が必要か判断します。
2
簡易PSG検査
ご自宅で睡眠中の呼吸状態を調べるための小型機器を郵送致します。鼻や指にセンサーを装着するだけで、睡眠中の呼吸の乱れ、いびきの有無、血中酸素濃度などを測定できます。普段通りの環境で一晩お休みいただくことで、より正確なデータを記録できます。
3
結果説明・診断
機器を返却いただいた後、記録されたデータを専門のシステムで解析します。解析には通常1週間から10日程度かかります。結果が出ましたら、再度ご来院いただき、医師がSASの有無や重症度を分かりやすくご説明します。重症度が高いと診断された場合は、効果的な治療法であるCPAP療法の適応となります。
簡易検査で正確な診断が難しい場合や、より詳しい情報が必要な場合は、精密検査(PSG検査)をご提案させて頂きます。
4
CPAP療法開始
CPAP療法が適用となった場合、専用の機器とマスクをお渡しします。機器の正しい使い方、マスクの装着方法、日頃のお手入れ方法などをスタッフが丁寧に説明します。ご自宅での治療開始に向けて、不安な点がないようサポートいたします。
5
定期的な通院
CPAP療法は継続することで効果を発揮します。
そのため、治療開始後は月に1回程度の頻度でご来院いただきます。CPAP機器に記録されたデータをもとに、治療の効果(無呼吸の改善状況など)や使用状況を確認し、より快適に治療を続けられるよう、調整やアドバイスを行います。